女性の社会進出が進み、仕事を持ちキャリアを積んでいくことが当たり前の時代になりました。そんな日々の中で、ふと「自分は子供を持ちたいのだろうか」「子供は欲しいけれど、今は難しい。でも将来欲しい」と考える方もいらっしゃると思います。
近年は医療技術が進歩し、「妊娠」に対してもその時期をコントロールできるかもしれない治療が現実的になっています。それが「卵子凍結」です。
今回はその卵子凍結について、流れやメリット・デメリット、妊娠確率、費用などについて解説します。
池袋駅 東口から 徒歩3分
働きながら、通いやすい。
最善の手段が選べる妊活を。
松本レディースIVFクリニックは、
最新のテクノロジーを駆使し、
短期での妊娠成立を目指す、
すべての人に最適な
妊活を提供します。
目次
卵子凍結とは何か?
卵子凍結とは、卵巣から採取した卵子を、将来の妊娠に備えて凍結しておくことです。
混同されやすいものに「受精卵(胚)凍結」があります。受精卵凍結は、体外受精の過程で採取した卵子と精子を受精させ、ある程度育った時点で凍結する方法です。
一方、「卵子凍結」では、卵巣を刺激して複数個の卵子を育てるまでは体外受精と同様ですが、採卵した卵子を受精させず、そのまま凍結します。
体外受精自体は40年ほどの歴史がありますが、卵子凍結は2013年に臨床治療として日本生殖医学会により見解が提示されました。
卵子凍結の主な目的
卵子凍結の大きな目的は、「卵子を保存し将来の妊娠に備えること」です。 卵子のもととなる卵祖細胞は胎児のときに作られ、ピーク時に700万個ありますが、出生時には200万個、思春期には30万個まで減少します。その後、新たに作られることはありません。
卵子は生まれた時点で減数分裂の途中で停止しており、生理周期に応じて分泌されるホルモンの影響で分裂が再開されます。排卵される卵子は通常1周期に1つですが、その裏で毎月およそ1000個もの卵子が失われていきます。
このように、精子とは異なり卵子は新しく作られないため、「卵子の年齢=自分の年齢」となります。加齢により卵子の質は下がっていき、それに伴い妊娠率の低下、流産率は上昇していきます。
卵子凍結をすることで、採卵した時点の年齢で卵子の状態を保つことができるため、今すぐには妊娠を考えていなくても、5年後・10年後に凍結時の卵子の質を理論上維持したまま使用することが可能となります。 加えて、何らかの治療で卵巣がダメージを受けると考えられる場合にも、事前に凍結しておくことで妊娠できる可能性があります。
卵子凍結は誰でもできる?対象者について
①医学的適応
悪性腫瘍などの治療により、将来的に卵巣機能の低下が予想される方が対象となります。 例えば、乳癌や白血病、境界型卵巣腫瘍などで抗がん剤や放射線治療が必要になる場合、治療内容よっては卵巣機能が大きく低下する可能性があります。そのため、治療開始前に卵子凍結をすることがあります。
②社会的適応
年齢の上昇とともに卵子の質は下がり、それに伴い妊娠の可能性も低下していきます。
今のところ妊娠の予定はないけれど、「将来に備えて卵子を保存しておきたい」と考える方が、この社会適応に該当します。
凍結・保存の対象者は成人した女性で、未受精卵子等の採取時の年齢は、36歳未満が望ましく、40歳以上での実施は推奨されていません。また、高齢出産のリスクを避けるため、凍結保存した卵子の使用時の年齢についても45歳以上は推奨されていません。
実際には、卵子凍結は未婚の方に選択されるケースが多いです。すでにパートナーがいる方や既婚の方の場合は、卵子のままではなく受精卵として凍結した方が妊娠率・出産率が高くなるためです。
卵子凍結の具体的な方法
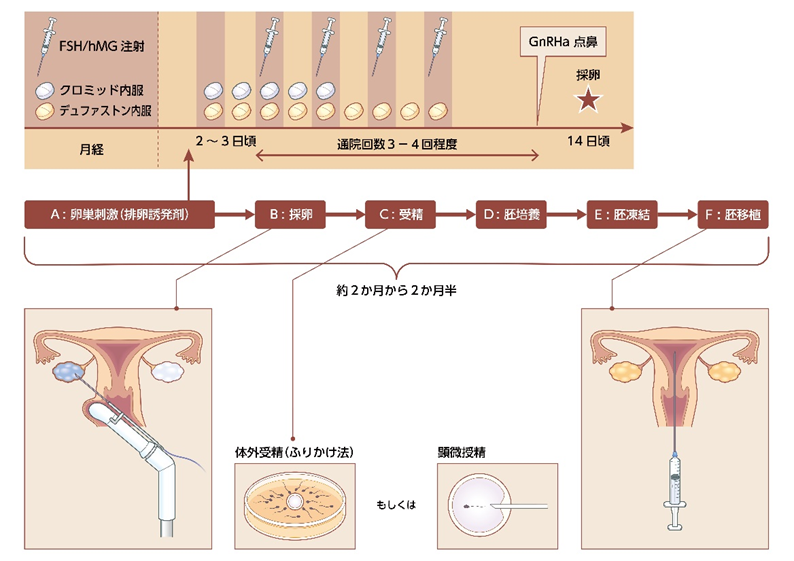
基本的には一般的な体外受精と同様のステップを行います。上記は通常の体外受精治療の過程です。
A) 卵巣刺激:内服薬や注射を使用し、複数の卵子を育てます。
B) 採卵:卵巣に針を刺して卵子を採取します(一般的には膣から針を刺します)。
卵子凍結では、このBまでで採取できた成熟卵を凍結します。
使用時には凍結した卵子を融解し、Cの受精からのステップを再開する流れとなります。
卵子凍結のメリット
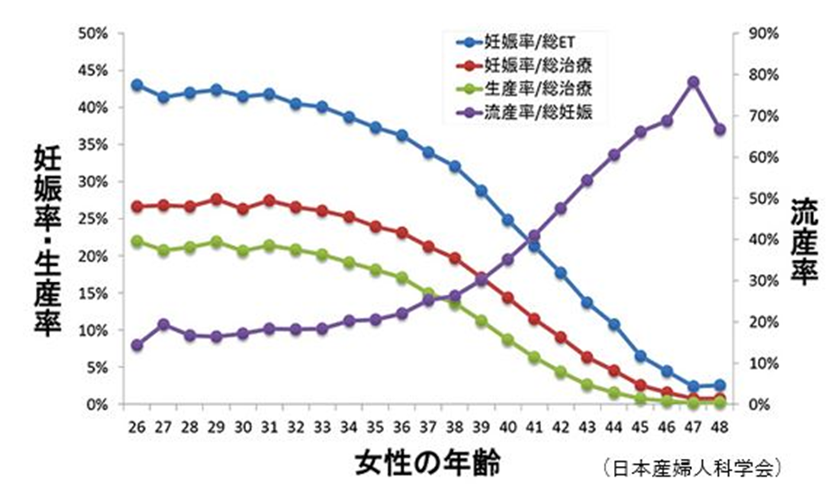
卵子凍結の大きなメリットは、凍結した時点の年齢での卵子の質が維持されることです。
上記は通常の体外受精における妊娠率、流産率を示したものです。30代前半から妊娠率は徐々に低下しはじめ、流産率は上昇します。35歳ごろからは、その加速は急激になっていきます。
例えば30歳で卵子を凍結し、40歳で妊娠を目指した場合、妊娠率・流産率・生産率(実際に赤ちゃんを出産できる確率)は、40歳で初めて治療に臨んだ場合と比べて大きく異なることが分かります。
先ほど述べた通り、「卵子の年齢=自分の年齢」です。年齢とともに染色体異常の確率が高まり、受精しなかったり成長が停止してしまう受精卵が増えますが、「卵子の時間を止めておける」ことでその確率を減らすことができます。
卵子凍結のデメリット
体外受精における採卵と同様の治療工程を行うため、体外受精と同じようなリスクや注意点があります。主なものとして以下が挙げられます。
①卵巣過剰刺激症候群(OHSS)
卵巣刺激が強すぎる場合、卵巣が大きく張れて卵巣がねじれたり、脱水を起こすことで血栓症が起きる可能性があります。
②麻酔による合併症
局所麻酔薬に対するアレルギー反応が起こることがあります。また、静脈麻酔を使用する場合には、嘔気や嘔吐、呼吸抑制、血圧低下などの重篤な副作用が起きることがあります。
③出血
針を刺した膣壁や、卵巣から出血が起きることがあります。多くの場合は自然に止まるか、圧迫によって対応可能ですが、非常にまれに手術による止血が必要となるケースもあります。
④腹腔内感染
採卵や移植を行うと、本来無菌である腹腔内に膣内の菌が移動し感染を起こすことがあります。
⑤多臓器損傷
尿管や膀胱、腸などを傷つけることがあります。
⑥周産期合併症
自然妊娠と比べ、妊娠高血圧症候群、妊娠糖尿病、前置胎盤、常位胎盤早期剝離、分娩前出血、帝王切開分娩、早産、低出生児分娩のリスクが上がると報告されています。
また、卵子凍結は保険適用外のため費用が高額であること、凍結卵子を用いても必ず妊娠・出産に至るとは限らない点も、事前に理解しておく必要があります。
卵子凍結の受精率・出産率
採卵によって得られた卵子のうち、凍結保存が可能なのは成熟卵子のみです。
また、成熟卵子を獲得できた場合でも、その後の各工程において、卵子を融解した際の生存率や受精率、胚盤胞到達率、妊娠率には個人差があります。
①採卵:1回の採卵で得られる卵子の数は、年齢や卵巣機能、月経周期などによって左右されるため、事前に正確に予測することは困難です。
どんなに卵巣機能が良好な方であっても、卵巣過剰刺激症候群のリスクを考慮し、採卵できる卵子の数は多くても10〜20個程度になることが一般的です。一方で、低反応の方では0〜1個しか採取できないケースも珍しくありません。
なお、凍結保存できるのは、成熟卵子に限られます。
②凍結・融解
卵子を融解した際の卵子生存率は40〜70%程度とされています。
年齢が上がるとともにその確率が低下する傾向があります。
③受精
卵子凍結の場合、受精は基本的に顕微授精となります。
顕微授精の受精率はおおよそ70〜80%程度とされていますが、精子の所見によっても結果は変動します。
④培養
受精後は、通常胚盤胞(受精して5,6日目)まで育てます。
胚盤胞到達率は年齢や個人により大きく異なります。
⑤胚移植
胚1個を移植した場合の妊娠率の目安は、
<p・30歳以下:約35%
・31〜34歳:約30%
・35〜37歳:約25%
・38〜39歳:約20%
・40歳以上:15%以下
となります。
このように、凍結した卵子が全て受精卵となり、妊娠につながるかというとそうとは言えません。各ステップで失われていく卵子は少なくありません。
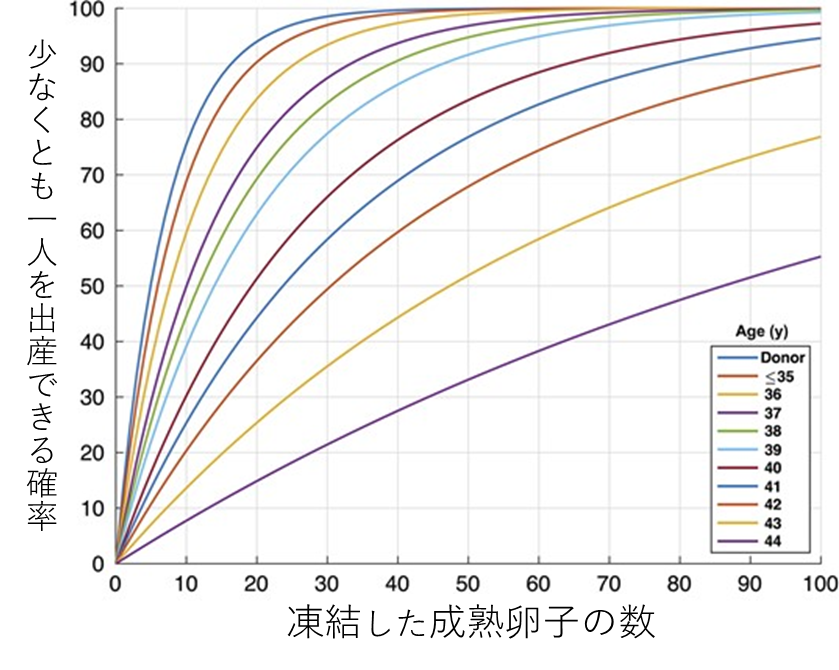
Goldman RH, et al. Human Reproduction 32; 853-859, 2017
上記は、各年齢において、凍結した卵子がどれくらいあると少なくとも一人出産できるかを調べた論文です。
このグラフによると、当然のことながら凍結できた卵子の数が多いほど出産できる可能性が高くなると言えます。
例えば、学会のガイドラインで推奨されている36歳未満の方の場合、卵子を20個凍結ができれば、約90%の確率で最低一人出産できると考えられます。
さらに「より確実に(100%近づけたい)」と考える場合、理論上は50個程度の凍結卵子が必要となります。(実際は母体の基礎疾患等により、100%にはなりません。)
40歳の方だと、子供一人をもつ確率90%と考えると約60〜70個の凍結卵子が必要となります。仮に100個凍結したとしても100%にはならない計算となります。
採卵には身体的な負担だけでなく、費用面の負担も伴います。
上記のように卵子凍結できた個数が多いほど出産できる確率は高まりますが、保存期間に応じた費用もかかるため、ご自身のライフプランをよく考える必要があります。
卵子凍結にかかる費用・経済的負担
卵子凍結には保険保険適用外のため、全て自費となります。各施設により料金は異なりますが、当院の場合のパッケージプランは下記の通りです。
卵子凍結 初診検査パック ¥33,000-
≪パック内容≫
- 感染症検査(クラミジア、梅毒、B型肝炎、C型肝炎、HIV抗体、風疹抗体)
- AMH
- ビタミンD
- 血算・凝固機能
- 超音波検査
※感染症などの初期検査を受けていただき、結果説明後に問題がなければ、下記パッケージプランとなります。
※合併症などがある場合、安全を考慮してお受けできない場合があります。
卵子凍結 パッケージプラン ¥407,000-
≪プランに含まれる内容≫
- 各種検査(採血、超音波など)
- 排卵誘発剤
- 局部麻酔
- 採卵費用
- 凍結費用
※ 採卵誘発方法は当院に一任とさせていただきます。
※凍結する卵子の数による金額の変動はありません。
※ 初回の採卵費用となります。2回目以降の採卵の場合は¥330,000-となります。
※ 採卵時に全身麻酔(静脈麻酔)を行う場合は、別途¥55,000-が必要です。
このほか、凍結保管サービス会社へ年間の保管料、実際に使用する際の出庫料(会社により、各数万円程度)がかかります。
また、融解した後の受精・培養・移植などにも別途費用が必要です。
このように高額な治療となる卵子凍結ですが、地域により助成金が出ることがあります。
例:東京都
①医学的適応
小児がんやAYA世代(思春期~30歳代の若い世代)のがん患者さんが、将来の妊孕性を温存するための治療(妊孕性温存療法)の一環として卵子凍結をする場合は、助成金が出るようになりました。
東京都では2021年度から、がん治療により卵巣機能の低下が予想される若年患者を対象に、卵子凍結に対して1回最大30万円、1人2回までの助成を行っています。
②社会的適応
2022年12月には、健康な女性が将来の妊娠に備えて行う卵子凍結についても、助成金を支給する方針が発表しました。その後、制度設計が進められ、2023年度より都内在住の一定年齢以下の女性を対象に、卵子凍結にかかる費用の一部を助成する事業が開始されています。助成額や対象要件、申請方法などは年度や事業内容により異なり、事前説明会への参加が必要となる場合もあります。
このように、社会的卵子凍結に対する公的支援は、すでに実施段階に入っており、今後も内容の拡充や他自治体への広がりが期待されています。
卵子凍結を検討する際には、住んでいる自治体に助成金制度がないか調べてみましょう。
卵子凍結に関する今後の展望
女性の社会進出が進み、多様な生き方が尊重されるようになった現在、「子供を持つかどうか」「持つとしたらいつ出産するか」といった選択は、女性のライフプランの一部として、より柔軟に考えられる時代になりました。
「キャリアを考えると今は妊娠・出産は難しい、けれどいつかは子供を持ちたいと思う日が来るかもしれない」ーーそんな悩みを抱える女性に大きな選択肢となるのが、卵子凍結です。
近年では、福利厚生の一環として卵子凍結に対する補助金制度を導入する企業も出てきています。企業側は卵子凍結支援を通じて、社員のキャリア形成支援・離職防止・優秀な人材確保につなげることを目的としています。 例えばアメリカでは、2014年にfacebookが卵子凍結を導入したことをきっかけに広がり、2020年時点では、社員数2万人以上の企業の19%が何らかの卵子凍結支援制度を導入していると言われています。今後日本においても、同様の流れが起きていく可能性が考えられます。
自治体の取り組みとしても、例えば東京都では「職場での卵子凍結に関する正しい知識の普及や仕組みづくりを支援する」というスローガンのもと、企業の自主セミナーへの支援や職場環境整備への支援する事業があります。
このように、社会全体の流れとして、卵子凍結は妊娠・出産を考えた時の大きな選択肢の一つとして広く認知されるようになってきています。今後も支援制度は充実していく可能性が高いと考えられます。
また、社会として卵子凍結が認められるようになると、妊娠や出産、子育てに対する周囲の環境も良い方向に変わるかもしれません。妊娠や子育てがしやすい職場環境や、支援制度の充実なども改善が期待されます。
妊活のご相談は松本レディースIVFクリニック
当クリニックは、「赤ちゃんが欲しいのになかなか授からない」と悩んでいらっしゃる方のための不妊治療専門クリニックです。
妊娠希望のある方に、家族計画に基づいて妊娠に向けてのアドバイス・治療を行います。
1999年の開業以来、これまで、不妊で悩んでいた多くの方々が妊娠し、お母様になられました。
▼当院の特徴についてはこちら
https://www.matsumoto-ladies.com/about-us/our-feature/
まとめ
今回は卵子凍結について解説しました。
卵子凍結は万能の治療法ではありませんが、「将来子供を持ちたいけれど、今ではない」という方にとっては一つの選択肢となり得る方法です。
妊娠は年齢の影響を大きく受けるため、時間との戦いの側面がありますが、「卵子の質の低下を止めておける」のは大きなメリットです。
ご自身のライフプランを考え、もし卵子凍結が選択肢の一つとして浮かんできた場合には、一度クリニックにご相談ください。