不妊治療の中でも、体外受精は妊娠率が高い方法として知られています。ただし、体外受精にはいくつものステップがあり、「採卵」だけで治療が成立するわけではありません。 多くの方が体外受精=採卵のイメージを持たれがちですが、採卵で得られた卵子が全て移植できるわけではありません。採卵後に正常に受精するか、受精卵が順調に成長するかは、治療の結果に大きく関わる重要なポイントです。
今回は、受精卵(胚)育った後に行う評価法である「胚盤胞のグレード」や、胚盤胞移植の特徴、さらに着床率を上げるための考え方まで、わかりやすく解説します。
池袋駅 東口から 徒歩3分
働きながら、通いやすい。
最善の手段が選べる妊活を。
松本レディースIVFクリニックは、
最新のテクノロジーを駆使し、
短期での妊娠成立を目指す、
すべての人に最適な
妊活を提供します。
目次
胚盤胞とは?
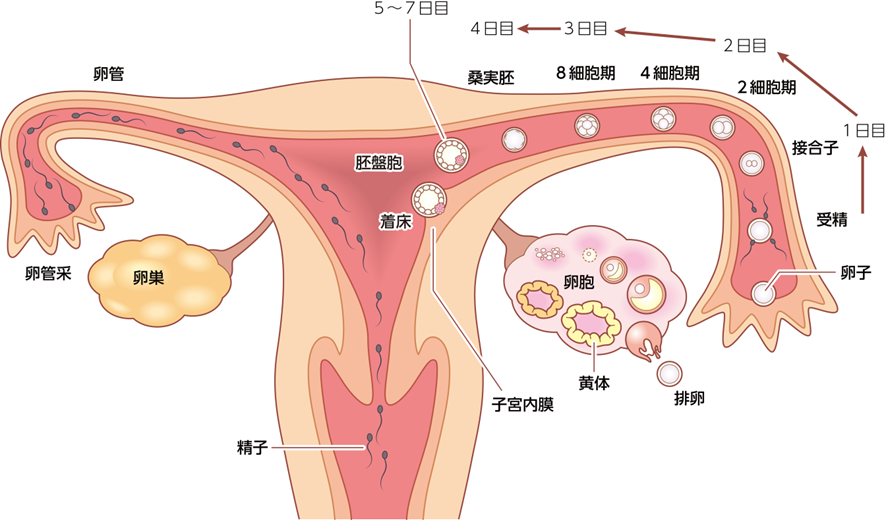
胚とは、精子と卵子が受精し、その後に分裂していく「受精卵」のことです。
採卵で得られた卵子は、男性側の精子所見に応じて「ふりかけ法」または「顕微授精」で受精させます。受精後は下記のような流れで培養し、5〜6日目まで発育した胚を「胚盤胞」と呼びます。
受精1日目
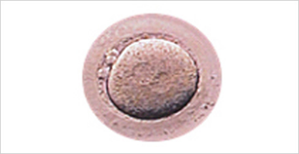
正常受精卵では、2つの前核(雄性前核と雌性前核)が確認できます。
受精3日目
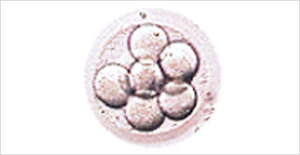
細胞の分割が進み、8個ほどの細胞に分かれます。
受精5〜6日目
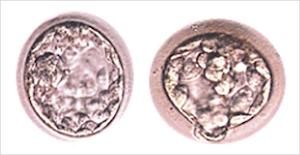
将来赤ちゃんになる内細胞塊(ICM)と、将来胎盤になる栄養外胚葉(TE)に分かれてきます。それぞれの細胞の状態について、細胞数が多いか、細胞同士が密に接着しているかなどを指標に評価し、良好な胚盤胞は凍結、または移植を行います。発生速度の遅い胚については、受精6日目・7日目まで培養を継続して凍結することもあります。
以前は受精後3日目までしか体外で培養ができず、1〜3日目まで育った胚(初期胚)を移植する「初期胚移植」が中心でした。しかし培養技術の進歩により、5〜6日目までの培養が可能となり、現在では多くの施設で胚盤胞移植が行われています。
5〜6日目の胚盤胞まで発育できる胚は、それだけ生命力が強いとも考えられ、初期胚移植よりも高い着床率が見込めます。
受精卵が成長するケース・成長しないケース
受精卵すべてが順調に育つわけではなく、発育途中で停止してしまう受精卵も少なくありません。
成長しないケースには、男女それぞれに要因があり得ます。
①卵子の質が悪い
受精卵が成長しない大きな理由の一つが、卵子そのものの質が低下していることです。卵子は胎児のときに作られ、その後新しく作られることはありません。「自分の年齢=卵子の年齢」となります。年齢とともに卵子の質が低下し、染色体異常が増えることで、途中で成長が停止してしまうことがあります。
②精子の質が悪い
以前は女性の年齢のみが妊娠率に直結すると考えられていましたが、近年では精子も加齢とともに質が低下する可能性が指摘されています。精液検査で運動精子数に問題がなくても、個々の精子のDNAの状態までは評価できません。卵子や精子の質が影響すると、異常受精が起きたり、正常に受精しても途中で細胞分裂が停止してしまうことがあります。
胚盤胞のグレードとは何か
胚の分割が進み胚盤胞になると、「赤ちゃんになる細胞」「胎盤になる細胞」に分かれてきます。それぞれの細胞数胚盤胞の成長段階により分類したものが「グレード」で、一般的にGardner分類と呼ばれる方法で評価されます。
胚盤胞は着床直前の胚であり、そのグレードは着床のしやすさや出産率と関連すると考えられています。
| 胞胚腔の広がりと孵化 | ||
|---|---|---|
| 1 | 初期 | 胞胚腔が胚の半分未満 |
| 2 | 胚盤胞 | 胞胚腔が胚の半分を超える |
| 3 | 完全 | 胞胚腔が胚全体に達する |
| 4 | 拡張 | 胞胚腔が広がり、透明帯(胚の外側を包む膜) が薄くなる |
| 5 | 孵化中 | 胚盤胞の一部が透明体から出始める |
| 6 | 孵化後 | 胚盤胞が透明体から完全に出る |

内細胞塊(ICM; inner cell mass):将来胎児になる部分の細胞
栄養外胚葉(TE; trophectoderm):将来胎盤になる部分の細胞
| 胎盤になる細胞(TE) | ||||
|---|---|---|---|---|
| 密で細胞数が 多い |
まばらで細胞数が 少ない |
細胞数が 非常に少ない |
||
| 胎児になる細胞 (ICM) |
密で細胞数が 多い |
AA | AB | AC |
| まばらで細胞数が 少ない |
BA | BB | BC | |
| 細胞数が 非常に少ない |
CA | CB | CC | |
実際は、3(胚盤胞の進み具合)A(ICM:赤ちゃんになる細胞の評価)B(TE:胎盤になる細胞の評価)の順番で表記されます。
例
・5AA:孵化中胚盤胞の段階まで進んでおり、赤ちゃんになる細胞も胎盤になる細胞も両方最も良い評価
・4AB:拡張胚盤胞になっており、赤ちゃんになる細胞の評価は最良、胎盤になる細胞の評価は中間評価
数字が大きいほど胚盤胞の発育が進んでいる(発育速度が良い)ことを示し、また、アルファベットはA>B>Cの順で良好とグレード判断されます。
一般的に、グレードが高いほど妊娠率が高い傾向があるため、移植する順番を考える際には大きな判断材料となります。ただし、これはあくまで見た目による評価であり、染色体が正常かどうかを確実に判断するものではありません。施設によっても評価が異なる場合もありますし、また、グレードの高い胚を移植しても妊娠せず、最後の最もグレードの低い胚で移植したという例も少なくありません。
そのため、グレードの低い胚しか凍結できなかった場合でも、悲観しすぎないようにしましょう。
受精卵が「本当に染色体的に正常」と言えるかは、PGT-A(着床前検査:受精卵の一部を採取し、染色体数の異常を調べる検査)を行わないとわかりません。しかし、PGT-Aには適応があり、全ての人が受けられるわけではありません。また自費診療で高額になるなど、現実的に簡単には行えない面もあります。そのため現状では、グレードを最も重視して移植に臨むのが現実的と言えます。
グレード別出産率
| グレード | 出産率 |
|---|---|
| AA | 47% |
| AB/BA | 42% |
| BC | 33% |
| CB | 25% |
| CC | 14% |
Human Reproduction, Volume 37, Issue Supplement_1, July 2022, deac104.008,
Low grade blastocysts result in healthy live births and should not be discardedより
上記は中国・オーストラリア・ニュージーランドの14施設による合同報告で、2009〜2020年に10,978組のカップルを対象としています。
BC/CB/CCは、のいわゆる良好胚盤胞(AA/AB/BA/BB)と比較すると成績は下がるものの、胚盤胞になった時点で一定以上の出産率があると言えます。
ただし実際の妊娠率は施設によって異なります。保険診療となり年齢による移植の回数上限もあるため、施設によっては一定グレード以下の胚は凍結しない場合もあります。
グレードの高い胚盤胞を目指したい気持ちは自然ですが、一年齢が上がると良いグレードになりづらかったり、そもそも胚盤胞まで育ちにくくなることもあります。どこまで胚盤胞目指すか、どのグレードまで凍結するか、初期胚移植を選択するかなどは、年齢や治療経過を踏まえ総合的に判断する必要があります。
胚盤胞移植法とは?メリット・デメリットについて
胚移植とは、「受精卵(胚)を子宮に戻すこと」です。移植には「初期胚移植(3日目まで培養)」か「胚盤胞移植(5〜6日目まで培養)」のいずれかの選択肢があります。
採卵した卵子を採取した精子と受精させ、正常受精が確認できると培養を行います。
胚盤胞移植とは、この5〜6日目まで発育した胚を移植する方法です。全ての受精卵が胚盤胞になるわけではなく、年齢や個人差、周期によってその確率は大きく変わります。
以前は3日目までしか体外での培養ができませんでしたが、培養技術の進歩により5〜6日目まで培養が可能になりました。胚盤胞まで発育する胚はそれだけ生命力が強いとも考えられるため、初期胚移植よりも高い着床率が見込めます。
胚盤胞移植のメリット
妊娠率が高い
5〜6日目まで発育した良好胚を選択できるため、初期胚(3日目)より妊娠率が高くなります。
異所性妊娠の可能性が低くなる
子宮内膜以外の場所に着床してしまうことを異所性妊娠と言います(主に卵管に着床することが多いです)。自然妊娠でも数%の確率で起きますが、子宮内に胚を戻す体外受精の胚移植でもその可能性を0にすることはできません。ただし、初期胚移植では2〜5%程度という確率に対し、胚盤胞移植では1%以下まで下げられるとされています。
胚盤胞移植のデメリット
移植のキャンセル率が高い
胚盤胞移植は高い妊娠率が期待される一方で、胚が胚盤胞まで育つことが前提です。3日目まで育っても胚盤胞にはならない方もいらっしゃり、その場合は移植がキャンセルになる可能性が高くなります。
胚盤胞移植法による染色体異常が発覚する確率
年齢別の胚盤胞の染色体異常頻度
| 年齡 | 染色体異常率 |
|---|---|
| 30 | 23.2% |
| 31 | 31.0% |
| 32 | 31.1% |
| 33 | 31.0% |
| 34 | 31.1% |
| 35 | 34.5% |
| 36 | 35.5% |
| 37 | 42.6% |
| 38 | 47.9% |
| 39 | 52.9% |
| 40 | 58.2% |
| 41 | 68.9% |
| 42 | 75.1% |
| 43 | 83.4% |
| 44 | 88.2% |
| 45 | 84.3% |
| 46 | 72.1% |
| 47 | 100.0% |
| 48 | 100.0% |
| 49 | 100.0% |
Fertil Steril 2014; 101: 656より
上記のように、女性の年齢が上がるにつれて胚盤胞の染色体異常の頻度は上昇します。染色体は体を作る設計図のようなもので、異常があると「着床しない」「途中で発育が停止する(流産)」という結果につながることがあります(中には出産まで至るケースもあります)。
さらに年齢が上昇すると胚盤胞になりにくくなるため、体外受精は妊娠率が高い治療法とはいえ、治療開始は早いに越したことはありません。
胚盤胞移植による着床率を上げる方法
良好な胚盤胞を移植しても、100%妊娠するわけではありません。PGT-Aで正常と判断された胚であっても、妊娠率は60〜70%程度です。良好胚を2〜3回移植しても着床に至らない場合は、着床障害の可能性も考えられるため、必要に応じて検査を検討しましょう。
①超音波検査、MRI検査
子宮筋腫、腺筋症、子宮内膜ポリープ、帝王切開瘢痕症候群など、子宮の形に問題がないかを調べることができます。
②子宮鏡検査
細いカメラ(子宮鏡)で子宮内を直接観察します。子宮内膜ポリープ、中隔子宮(子宮内部に本来ないはずの薄い膜状の壁が存在すること)、アッシャーマン症候群(子宮内膜の癒着)、慢性子宮内膜炎の有無を調べます。
③ERA検査、ER Peak検査
着床の窓のズレがないかを調べる検査です。通常の移植周期と同じように薬で周期を調整し、本来移植するであろう日に子宮内膜の組織を採取し、その遺伝子を調べて移植に適切な時期かを判断します
④EMMA/ALICE検査、子宮内フローラ検査
子宮内の細菌叢(フローラ)を調べます。善玉菌が少ない、炎症原因となる菌がいるなどの場合、着床率が低下することが分かってきています。
⑤CD138検査
慢性子宮内膜炎は無症状のことが多く、一般的なスクリーニング検査では診断できません。子宮内膜組織を採取し免疫染色で特徴的な細胞の有無を調べます。
⑥免疫の検査
ヒトの体には異物を敵とみなして排除する免疫機能が備わっています。受精卵を排除してしまう免疫機能の異常がないかを調べる検査です。
妊活のご相談は松本レディースIVFクリニック
当クリニックは、「赤ちゃんが欲しいのになかなか授からない」と悩んでいらっしゃる方のための不妊治療専門クリニックです。
妊娠希望のある方に、家族計画に基づいて妊娠に向けてのアドバイス・治療を行います。
1999年の開業以来、これまで、不妊で悩んでいた多くの方々が妊娠し、お母様になられています。
▼当院の特徴についてはこちら
https://www.matsumoto-ladies.com/about-us/our-feature/
まとめ
今回は胚盤胞について解説しました。
毎日の注射をしながら予定を調整し、採卵という大きなストレスのかかるステップを終えた後、「凍結できているか」を知る瞬間は、誰にとっても緊張するものでしょう。
中には、プレッシャーのあまり医師や培養士の説明が十分に頭に入らなかったという方もいらっしゃいます。そんな時は、落ち着いたタイミングで今回の記事を振り返り、参考にしていただければと思います。