不妊治療について調べると、さまざまな治療法を耳にする機会があると思います。その中でも「体外受精」は、タイミング法や人工授精と比べて、大きく異なる印象を持つ方が多いのではないでしょうか。
実際の外来でも「体外受精を考えているけれど、通院回数がとても多いと聞いた」「体への負担が大きいのではないか」といった不安の声をよく耳にします。そのような理由から、治療に踏み出すことを躊躇っている方は少なくありません。
今回は、体外受精に伴うリスクや副作用について、詳しく解説します。
池袋駅 東口から 徒歩3分
働きながら、通いやすい。
最善の手段が選べる妊活を。
松本レディースIVFクリニックは、
最新のテクノロジーを駆使し、
短期での妊娠成立を目指す、
すべての人に最適な
妊活を提供します。
体外受精とは
体外受精とは、生殖補助医療(ART)の一つで、女性の卵子を体外に取り出し、精子と受精させた後、受精卵(胚)を培養し、発育した胚を子宮に戻して着床を促す治療です。
体の外で受精を行うことから「体外受精」と呼ばれます。
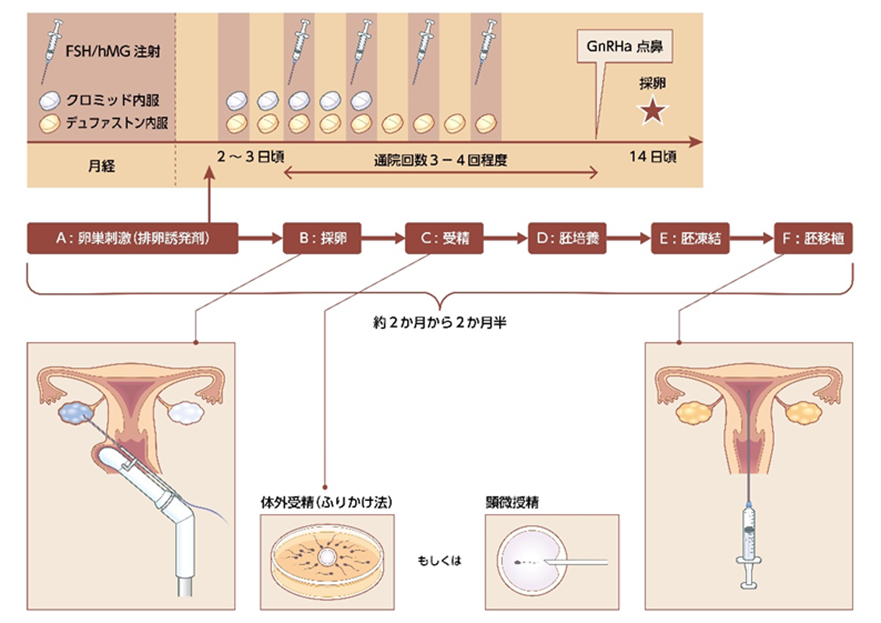
大まかな流れは下記の通りです。
A) 卵巣刺激:内服薬や注射を使用し、卵子を育てます。
B) 採卵:腟から卵巣に針を刺し、卵子を採取します。
C) 受精:精子の数や運動率に問題のない方は体外受精(ふりかけ法、シャーレの中に採取した卵子と調整した精子を置き、自然に受精させる)、精子に問題がある方は顕微授精(針で卵子の中に精子を直接注入する)を行い、受精させます。
D) 胚培養:受精した胚を培養器の中で育てます。
E) 胚凍結:受精後3日目または5〜6日目の時点で育った胚を凍結します。
F) 胚移植:凍結した胚を融解し、子宮の中に戻します。
上記が一般的な流れですが、排卵誘発をせず自然に卵子の発育を待って採卵し、そのまま同じ周期で胚を移植する(卵巣刺激せず胚凍結もしない)「自然周期」と呼ばれる方法もあります。
体外受精で考えられるリスク
体外受精は妊娠率の高い治療法である一方で、いくつかの合併症やリスクが伴います。
①卵巣過剰刺激症候群(OHSS)
卵巣刺激が強すぎると卵巣が大きく腫れ、捻じれ(卵巣捻転)や脱水により血液が濃縮し血栓症を引き起こす可能性があります。
②麻酔による合併症
局所麻酔薬によるアレルギー反応や、静脈麻酔(眠る麻酔)では吐き気・嘔吐、呼吸抑制、血圧低下などの重篤な副作用が起こることがあります。
③出血
採卵時に針を刺した腟壁や卵巣から出血することがあります。多くの場合は圧迫や自然に経過を見ることで止まることが多いですが、非常にまれに(約0.04〜0.22%程度)手術で止血しなければならないことがあります。
④腹腔内感染
採卵や移植を行うと、本来無菌である腟内の菌が膣腔内に移動し感染することがあります。子宮内膜症や、腹腔内感染の既往、複数回の骨盤内手術の既往などがリスクです。抗生物質で治療可能なケースも多いですが、中には手術で感染した卵巣を切除しなければならないこともあります。
⑤他臓器損傷
尿管・膀胱・腸など卵巣近くの他の臓器を傷つけることがあります。重篤な他臓器損傷の頻度は0.1%程度と非常に低いとされています。
⑥異所性妊娠(子宮外妊娠)
子宮内に胚を戻しても、卵管や卵巣など子宮内膜以外の場所に着床することがあります。0.6〜1.3%程度に起こるとされています。
⑦周産期合併症
自然妊娠と比べて、妊娠高血圧症候群、妊娠糖尿病、前置胎盤、常位胎盤早期剝離、帝王切開、早産、低出生児分娩のリスクが上がるとされています。
⑧先天異常
日本における2007年の報告では、体外受精で産まれた赤ちゃんと一般集団の赤ちゃんを比較して、先天奇形の発生率は差がないと報告されています。一方で、染色体異常の確率はやや高いという報告があります(一般集団約0.6%、ART約3%)。
⑨多胎妊娠
双子やそれ以上の多胎妊娠は母体・胎児ともに非常にリスクが高くなるため、現在は単一移植が原則です。ただし、移植した胚が一つでも、双子になる可能性はあります。
*体外受精に関連した癌の発症について
体外受精後に5年間フォローアップした研究結果では、卵巣癌、乳癌、その他婦人科癌の発症のリスクは増えないと報告されています。
以上のように、体外受精には一定のリスクがあります、が医療現場ではそれぞれのリスクをできる限り確率を下げるための工夫が行われています。 ただし、どのような医療でも合併症を完全にゼロにすることはできません。ご夫婦でそのリスクを理解していただき、体調がいつもと違うようであれば早めに医師へご相談ください。
体外受精の流れ
①排卵誘発
生理中から排卵誘発剤を使用して卵巣を刺激し、複数個の卵子が採れるように育てます。数回診察して成熟卵が採れるタイミングを見極め、採卵日を決定します。2週間くらいの間に3〜4回程度の受診が必要です。
②採卵
経腟超音波の先に針をつけ、腟壁を経由して卵巣に針を刺し、卵子が入っている卵胞液ごと吸引します。処置自体は、採れる個数にもよりますが数分〜十数分で終わることが多いです。胚培養士が採取した卵胞液から卵子を探します。
③受精
採取した卵子を、ふりかけ法または顕微授精(精子の状態により決定します)で受精させます。
④胚培養→凍結
受精卵(胚)は培養器で育て、受精後3日目の「初期胚」または5〜6日目の「胚盤胞」の段階まで発育したもののうち、状態の良い胚を凍結します。
⑤移植
生理中から薬を開始し、子宮内膜を移植に向けて作っていきます。子宮内膜がある程度の厚みになったら移植日を決定します。移植は細いチューブを子宮の中に入れ、少量の培養液ごと胚を戻します。移植後は特に安静は必要なく、通常通りの生活で構いません。
⑥妊娠判定
移植から約10日後に採血で妊娠判定を行います。妊娠成立後は、必要に応じて妊娠9週頃までお薬を継続します。
体外受精に関するご相談は松本レディースIVFクリニック
当クリニックは、「赤ちゃんが欲しいのになかなか授からない」と悩んでいらっしゃる方のための不妊治療専門クリニックです。
妊娠希望のある方に、家族計画に基づいて妊娠に向けてのアドバイス・治療を行います。
1999年の開業以来、これまで、不妊で悩んでいた多くの方々が妊娠し、お母様になられています。
▼当院の特徴についてはこちら
https://www.matsumoto-ladies.com/about-us/our-feature/
まとめ
今回は、体外受精の流れとリスクについて解説しました。
内容見ると不安に感じる方もいるかもしれませんが、体外受精は現在の不妊治療の中で最も妊娠率の高い治療法の一つであり、広く行われている一般的な医療です。実際に、日本では多くの赤ちゃんが体外受精によって誕生しています。決して珍しい治療法ではなく、しっかりと対応できる病院で治療すれば高い治療効果を得られる方法でもあります。経験豊富で安全性に気を配ったクリニックであれば安心して治療に臨むことができます。ご自身が通院している、または通院を考えているクリニックがどのような治療を行っているか、気軽に相談してみましょう。